Cataracte secondaire et laser YAG : la « deuxième » cataracte expliquée
Quelques mois ou années après votre chirurgie de la cataracte, votre vision se voile à nouveau. Beaucoup de patients pensent alors que la cataracte est revenue. Rassurez-vous : ce n’est pas une récidive. La cataracte ne peut pas repousser, puisque votre cristallin a été retiré et remplacé par un implant artificiel qui, lui, ne s’opacifie pas. Ce que vous ressentez s’appelle une opacification capsulaire postérieure (OCP), plus connue sous le terme grand public de « cataracte secondaire ». Le traitement est rapide, indolore, réalisé au cabinet en quelques minutes grâce au laser YAG.
« Cataracte secondaire » : un terme à clarifier
Le terme « cataracte secondaire » est trompeur. Lors de la chirurgie de la cataracte, le chirurgien retire votre cristallin opacifié, mais conserve volontairement le sac capsulaire qui l’entourait — une fine membrane transparente qui sert ensuite de berceau pour accueillir l’implant intraoculaire.
Ce sac capsulaire a deux faces :
- une face antérieure, partiellement ouverte pendant la chirurgie pour permettre le passage de l’implant ;
- une face postérieure, laissée intacte pour soutenir l’implant.
C’est cette capsule postérieure qui peut, avec le temps, perdre sa transparence. Le terme médical exact est donc opacification capsulaire postérieure (OCP). Votre cristallin n’a pas « repoussé » : c’est la membrane qui le contenait qui s’est troublée.
À retenir : ce n’est ni une récidive, ni un échec de la première chirurgie. C’est une évolution naturelle du tissu capsulaire, attendue chez une partie des patients opérés.
—
Pourquoi la capsule s’opacifie-t-elle ?
Pendant la chirurgie, il est impossible de retirer 100 % des cellules épithéliales tapissant le sac capsulaire. Quelques cellules résiduelles persistent au niveau de l’équateur du sac. Avec le temps, ces cellules peuvent :
- proliférer sur la face postérieure de la capsule ;
- migrer depuis la périphérie vers le centre, sur l’axe visuel ;
- subir une transition épithélio-mésenchymateuse (les cellules épithéliales se transforment en cellules de type fibroblastique, qui produisent du collagène) (Wormstone, 2002).
Le résultat est un voile fibreux ou perlé (perles d’Elschnig) sur la capsule postérieure, qui diffuse et bloque la lumière à l’arrière de l’implant.
Plusieurs facteurs influencent la survenue d’une OCP :
- âge du patient (plus fréquent chez les patients jeunes, dont les cellules sont plus actives) ;
- type d’implant : les implants en acrylique hydrophobe à bord carré réduisent l’OCP par rapport aux implants à bord arrondi (Bai et al., 2015) ;
- technique chirurgicale (qualité du polissage capsulaire, capsulorhexis bien centré) ;
- terrain (diabète, uvéite, myopie forte, pseudoexfoliation).
—

SYMPTÔMES
Symptômes : comment la reconnaître ?
Les signes ressemblent souvent à ceux qui vous avaient amené à opérer la cataracte initiale :
- vision qui rebaisse progressivement, souvent sur plusieurs semaines ou mois ;
- sensation de voile ou de brouillard devant l’œil ;
- éblouissement accru en conduite de nuit, halos autour des phares ;
- diminution des contrastes, lecture plus difficile ;
- parfois diplopie monoculaire (image dédoublée d’un seul œil).
Si vous étiez très satisfait de votre vision dans les semaines qui ont suivi la chirurgie, et qu’elle se dégrade sans douleur ni rougeur quelques mois ou années plus tard, l’opacification de la capsule postérieure est l’hypothèse la plus probable. Une consultation permet de confirmer le diagnostic en quelques minutes.
—
ÉPIDÉMIOLOGIE
Fréquence et délai d’apparition
L’OCP est la complication tardive la plus fréquente de la chirurgie de la cataracte. Sa fréquence dépend du type d’implant, de l’âge du patient et de la durée du suivi.
À titre de repère, les études cliniques rapportent :
- environ 5 à 15 % de capsulotomies YAG à 3 ans avec les implants hydrophobes modernes à bord carré (Leydolt et al., 2020) ;
- des taux pouvant atteindre 20 à 40 % à 5 ans avec certains implants plus anciens ou chez des terrains à risque (Bai et al., 2015).
Le délai d’apparition est très variable :
- quelques mois chez les patients jeunes ou diabétiques ;
- généralement 2 à 5 ans chez l’adulte âgé ;
- parfois jamais : une partie significative des patients ne développera jamais d’OCP cliniquement gênante.
—
DIAGNOSTIC
Le diagnostic en consultation
Le diagnostic est clinique et rapide. En consultation, je réalise :
- Mesure de l’acuité visuelle corrigée, comparée à la valeur post-opératoire de référence.
- Examen à la lampe à fente après dilatation de la pupille, qui montre directement le voile fibreux ou les perles sur la capsule postérieure.
- Rétroillumination : technique d’éclairage qui fait ressortir l’opacité sur fond rouge rétinien.
- Si besoin, OCT du segment antérieur pour mesurer précisément l’épaisseur et la position de l’opacification.
Aucun examen sanguin ni imagerie complémentaire n’est nécessaire dans la majorité des cas.
—
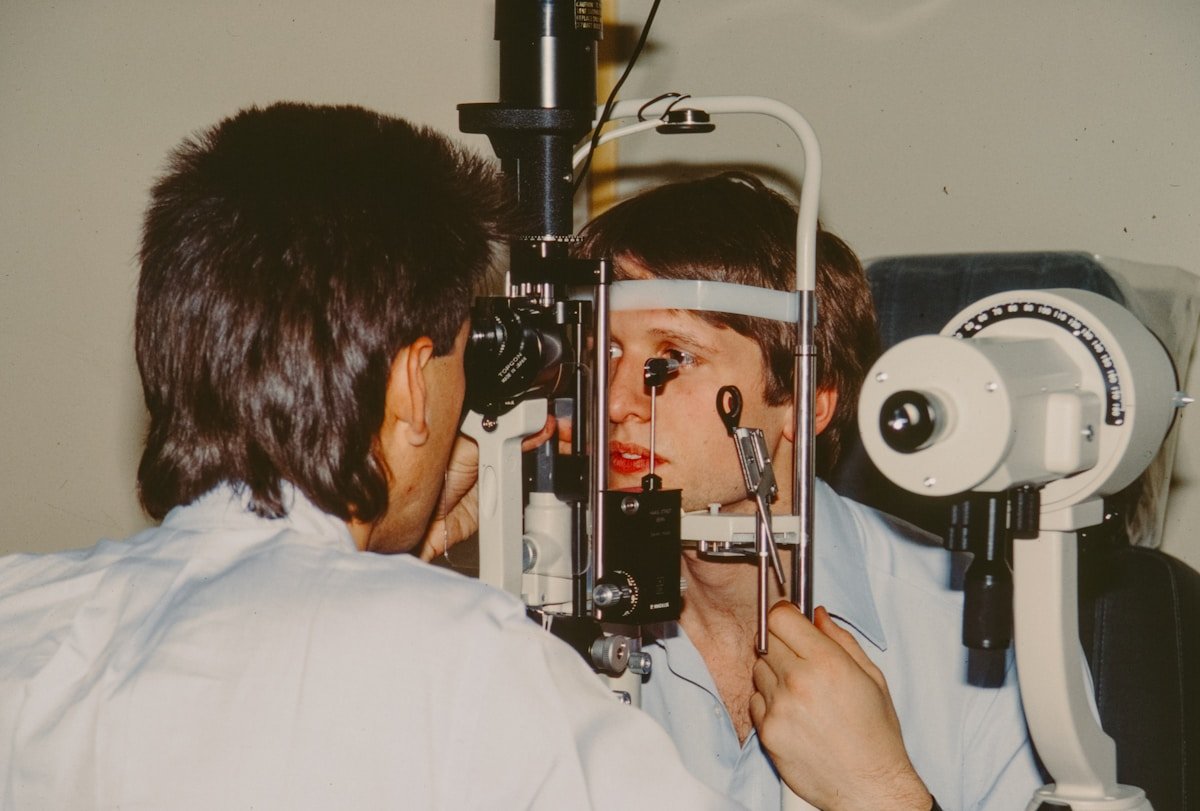
TRAITEMENT
Le traitement : la capsulotomie au laser YAG
Le seul traitement validé est la capsulotomie au laser YAG (Nd:YAG). Il s’agit d’un acte ambulatoire, non chirurgical, réalisé au cabinet.
Comment ça se passe ?
Le déroulement est simple :
- Préparation : instillation d’un collyre anesthésiant et d’un collyre dilatateur.
- Installation : vous posez le menton sur la mentonnière du laser YAG, comme pour une lampe à fente.
- Pose d’une lentille de contact diagnostique sur l’œil (avec un gel) pour focaliser précisément le laser sur la capsule postérieure.
- Tirs laser : le faisceau crée des micro-perforations qui dessinent une ouverture circulaire dans la capsule opacifiée. La capsule s’écarte alors, dégageant l’axe visuel.
- Retrait de la lentille, contrôle de la pression intraoculaire, prescription d’un anti-inflammatoire en collyre pour quelques jours.
L’acte dure 5 à 10 minutes par œil.
Sensations pendant le geste
Vous ne ressentirez pas de douleur. Vous percevrez :
- des flashs lumineux correspondant aux tirs laser ;
- de petits bruits secs (« clics ») émis par l’appareil ;
- éventuellement une légère sensation de pression liée à la lentille de contact.
Aucune anesthésie générale ni piqûre n’est requise.
Le geste se fait-il en cabinet ?
Oui. Dans mon cabinet à Cachan, je dispose du laser YAG nécessaire et je réalise la capsulotomie sur place. Vous n’avez pas besoin de retourner à la clinique où votre cataracte a été opérée. Cela en fait l’un des actes ophtalmologiques les plus accessibles et les plus simples à programmer.
Combien de temps pour récupérer ?
La récupération est rapide :
- vision améliorée en quelques heures à 24 h dans la grande majorité des cas ;
- pas d’arrêt d’activité, pas d’éviction professionnelle, pas de pansement ;
- conduite déconseillée pendant 2 à 3 heures, le temps que la dilatation s’estompe ;
- collyre anti-inflammatoire pendant 4 à 7 jours.
Un contrôle est en général proposé dans les 2 à 4 semaines pour vérifier la pression intraoculaire et l’acuité visuelle.
—
Effets secondaires possibles
La capsulotomie YAG est un geste sûr lorsque l’indication est bien posée. Les effets secondaires sont rares mais doivent être connus.
Mouches volantes (corps flottants) post-YAG
Les fragments de capsule libérés tombent dans la cavité vitréenne et créent transitoirement de nouvelles mouches volantes (myodésopsies). Elles s’estompent généralement en quelques semaines à quelques mois, à mesure que les fragments sont absorbés ou se déposent en périphérie. Elles ne sont pas dangereuses, simplement gênantes au début.
Hypertonie oculaire transitoire
Une élévation de la pression intraoculaire peut survenir dans les heures qui suivent le geste, le plus souvent modérée et transitoire. Un collyre hypotonisant suffit à la contrôler. C’est la raison du contrôle post-YAG.
Décollement de rétine
C’est la complication la plus redoutée, mais elle reste rare. Une étude française nationale de grande envergure (étude YAG 2) a évalué l’incidence du décollement de rétine, de l’œdème maculaire et de l’hypertonie après capsulotomie YAG, et confirme que le risque absolu reste faible, tout en étant légèrement supérieur à celui d’un œil non traité (Dot et al., 2023).
Les facteurs de risque connus de décollement de rétine post-YAG incluent : myopie forte, antécédent de chirurgie compliquée, jeune âge, antécédent personnel ou familial de décollement de rétine. Chez ces patients, je discute de manière individualisée la pertinence et le moment du geste.
Tout symptôme évocateur (flashs persistants, voile noir progressif, pluie de mouches noires nouvelles) après une capsulotomie doit motiver une consultation rapide.
Œdème maculaire
L’œdème maculaire post-YAG est rare, parfois retardé de plusieurs semaines. Il se manifeste par une vision centrale floue ou déformée. Le diagnostic se fait par OCT maculaire et le traitement repose sur des collyres anti-inflammatoires.
Cas particuliers
Chez les patients avec uvéite chronique, la capsulotomie YAG nécessite des précautions particulières (couverture anti-inflammatoire renforcée), mais les études récentes montrent qu’elle peut être réalisée avec sécurité quand l’inflammation est bien contrôlée (Rajpoot et al., 2024).
—
Combien de fois peut-on faire un YAG ?
En règle générale, une seule capsulotomie YAG suffit pour la vie. Une fois la capsule postérieure ouverte, elle ne se referme pas.
Dans de rares situations (ouverture initialement trop petite, prolifération cellulaire en bordure, tilt de l’implant), un complément peut être proposé. Mais il est très rare d’avoir besoin de répéter le geste plusieurs fois sur le même œil.
—
Coût et remboursement
La capsulotomie YAG est un acte CCAM remboursé par l’Assurance Maladie.
- Code CCAM : BFGE003 (capsulotomie au laser YAG après extraction du cristallin).
- Tarif Sécurité sociale : pris en charge à 70 % du tarif conventionné, avec complément habituel par votre mutuelle.
- En secteur 1, il n’y a pas de dépassement d’honoraires.
- En secteur 2, certains praticiens appliquent un complément ; il vous sera notifié sur le devis avant le geste.
À Cachan, je pratique sans dépassement pour cet acte.
—
FAQ
Questions fréquentes
Le YAG est-il douloureux ?
Non. Le geste est réalisé sous collyre anesthésiant. Vous percevrez des flashs lumineux et de petits bruits secs, mais pas de douleur. Aucune piqûre ni anesthésie générale n’est requise.
Combien ça coûte ?
L’acte (code CCAM BFGE003) est remboursé par l’Assurance Maladie à 70 % du tarif conventionné, le reste étant pris en charge par la majorité des mutuelles. En secteur 1, il n’y a pas de dépassement d’honoraires.
Faut-il quelqu’un pour me ramener du cabinet ?
C’est préférable. La pupille reste dilatée 2 à 3 heures, ce qui rend la conduite peu confortable et déconseillée. Un proche ou les transports en commun sont une bonne option. Vous reprenez vos activités habituelles dès le lendemain.
Peut-on faire le YAG sur les deux yeux le même jour ?
C’est possible techniquement, mais je préfère espacer les deux yeux de quelques jours à quelques semaines. Cela permet de surveiller la pression intraoculaire et la récupération de chaque œil séparément, et de limiter la gêne liée à la dilatation bilatérale.
Pourquoi attendre avant de faire le YAG après la chirurgie cataracte ?
Une capsulotomie réalisée trop tôt après la chirurgie peut majorer le risque de complications (décollement de rétine, œdème maculaire). On attend habituellement que l’œil soit complètement stabilisé, soit en général au moins 3 à 6 mois après la chirurgie initiale, sauf indication particulière.
Y a-t-il des contre-indications au YAG ?
Peu, mais elles existent : inflammation oculaire active non contrôlée, opacités cornéennes empêchant la focalisation du laser, suspicion de décollement de rétine. Chez les patients à haut risque rétinien (myopie forte, antécédents), je discute le rapport bénéfice/risque au cas par cas et propose parfois un examen rétinien préalable.
Et si la vision ne revient pas après le YAG ?
Si, après une capsulotomie réussie, la vision ne s’améliore pas, il faut chercher une autre cause : pathologie maculaire (DMLA, œdème maculaire), atteinte du nerf optique, sécheresse oculaire, défaut réfractif résiduel. Une consultation de contrôle permet d’orienter le diagnostic.
—
Sources scientifiques
- Wormstone IM. Posterior capsule opacification: a cell biological perspective. Experimental Eye Research, 2002. PMID : 12014915.
- Leydolt C, Schartmüller D, Schwarzenbacher L, et al. Posterior Capsule Opacification With Two Hydrophobic Acrylic Intraocular Lenses: 3-Year Results of a Randomized Trial. American Journal of Ophthalmology, 2020. PMID : 32335056.
- Bai L, Zhang J, Chen L, et al. Comparison of posterior capsule opacification at 360-degree square edge hydrophilic and sharp edge hydrophobic acrylic intraocular lens in diabetic patients. International Journal of Ophthalmology, 2015. PMID : 26309870.
- Dot C, Schweitzer C, Labbé A, et al. Incidence of Retinal Detachment, Macular Edema, and Ocular Hypertension after Neodymium:Yttrium-Aluminum-Garnet Capsulotomy: A Population-Based Nationwide Study — The French YAG 2 Study. Ophthalmology, 2023. PMID : 36581227.
- Rajpoot M, Nehra H, Sharma V, et al. How Safe is Nd:YAG Laser Capsulotomy in Patients with Uveitis? Outcomes of a Long-Term Study. Journal of Current Ophthalmology, 2024. PMID : 39553324.
—
Maillage interne
- La chirurgie de la cataracte — comprendre l’opération initiale et son déroulement.
- Dr Moïse Tourabaly — parcours, formation et activité du praticien.
- Prendre rendez-vous — consultations à Cachan et Paris 13.
—
Cabinet de Cachan · Tél. 01 45 47 08 11
Disclaimer
Cet article a visée informative. Un avis ophtalmologique personnalisé reste indispensable pour toute décision thérapeutique.
Cet article a une vocation informative et pédagogique. Il ne remplace pas une consultation ophtalmologique. Chaque situation clinique est singulière : seul un examen en cabinet permet de confirmer le diagnostic d’opacification capsulaire postérieure et de poser l’indication d’une capsulotomie YAG. En cas de baisse de vision, de flashs lumineux, de voile noir progressif ou de douleur oculaire, consultez sans attendre votre ophtalmologue ou un service d’urgence ophtalmologique.
Pour prendre rendez-vous : Doctolib — Dr Moïse Tourabaly, Cachan.
—